Patofisiologi
- masa inkubasi :
o bervariasi tergantung dosis infektif
o 3 hari - 1 bulan (rata-rata 7-14 hari)
- salmonella typhi : gejala demam tifoid yang disebabkan salmonella typhi lebih berat daripada demam paratifoid yang diakibatkan salmonella paratyphi.
- biasanya memiliki gejala ringan bahkan bisa tanpa gejala (asimtomatik).
- seringkali gejala pada anak lebih ringan daripada dewasa.
- demam : demam karena ekskresi endotoksin oleh salmonella typhi; endotoksin sangat berpengaruh saat jumlahnya 100 µg.
- sakit kepala : sakit kepala sebagai gejala prodromal yang terjadi pada minggu pertama terutama mengenai kepala bagian depan.
- mual & muntah : mual dan muntah karena tekanan lambung akibat hepatomegali dan splenomegali.
- sakit perut : sakit perut karena hepatomegali dan splenomegali; hepatomegali dan splenomegali karena salmonella typhi berkembang biak dalam hati dan limpa lalu menimbulkan nyeri.
- mencret : mencret karena gangguan penyerapan cairan.
- tes darah, tes urin dan tes tinja untuk mendeteksi keberadaan salmonella typhi.
- pemeriksaan feses : pemeriksaan feses dilakukan setelah 1 minggu demam.
- kultur darah : kultur darah dapat negatif pada pemberian antibiotik.
- aspirasi sumsum tulang : aspirasi sumsum tulang untuk lebih memastikan keberadaan salmonella typhi dari hasil tes darah, tes urin dan tes tinja tetapi tes ini jarang dilakukan.
- tes tubex TF : tes tubex TF untuk mendeteksi antibodi terhadap salmonella typhi dengan sensitivitas yang lebih tinggi dibandingkan tes widal.
Tes Widal
tes widal
: tes widal untuk mendeteksi antibodi terhadap salmonella typhi; pasien dianggap demam tifoid bila ditemukan kadar antibodi terhadap salmonella typhii; standar pembacaan tes widal bervariasi di berbagai wilayah tergantung tingkat endemis dari demam tifoid.
darah
: hasil positif dari sampel darah yang diambil sebelum hari ke 6-8 bukan karena demam tifoid saat itu melainkan berasal dari kontak sebelumnya; tes widal bisa positif meski tidak memiliki gejala demam tifoid karena pasien sebagai pembawa (carrier) salmonella typhii dan memiliki daya tahan tubuh baik.
antibodi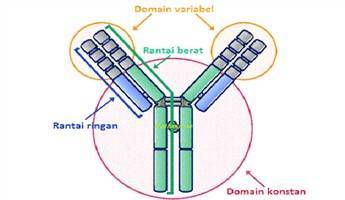
: sebanyak 30% dari hasil pemeriksaan widal negatif ternyata memiliki sampel biakan positif demam tifoid; tes widal masih bisa positif pada orang yang belum lama sembuh dari demam tifoid karena antibodi terhadap salmonella typhii bisa tetap berada di dalam tubuh hingga 2 tahun lamanya.
Penularan
Penularan Oral
salmonella typhi
: kontaminasi antara makanan dan minuman dengan pus penderita lain yang terbawa melalui kaki lalat atau kontaminasi antara jari tangan dengan muntah, tinja, urin, sekret saluran napas dapat menyebabkan salmonella typhi masuk ke dalam saluran cerna secara oral.
- sebagian kuman mati oleh asam lambung dimana semakin baik sistem imun mukosa (IgA) maka semakin mudah kuman dihancurkan.
- sebagian kuman terlepas dari asam lambung lalu masuk ke dalam usus halus kemudian menembus sel epitel dan lamina propria.
- kuman berkembang biak di lamina propria lalu makrofag memfagositnya (kuman juga berkembang biak dalam makrofag).
- makrofag yang membawa kuman menuju lempeng peyer di ileum distal lalu menuju limfonodus mesenterika kemudian terakhir melalui duktus torasikus.
- akhirnya melalui duktus torasikus, makrofag yang membawa kuman akan masuk ke dalam sirkulasi darah menuju sistem retikuloendotelial sehingga terjadilah first bacteremia (bakteriemia primer).
- first bacteremia bersifat asimptomatik dan terjadi setelah 24-72 jam.
- kemudian makrofag yang membawa kuman dalam darah akan menyebar ke seluruh organ terutama hati, limpa, sumsum tulang, kantung empedu dan ginjal.
- kuman akan melepaskan diri dari makrofag setelah masuk ke dalam organ.
- kuman akan masuk ke dalam kandung empedu setelah melalui hati lalu keluar melalui sekresi empedu ke usus.
- sebagian kuman keluar bersama feses namun sebagian lainnya kembali menembus usus.
- makrofag yang sudah teraktivasi akan memfagositosis kuman yang masuk kembali tersebut lalu melepaskan mediator inflamasi kemudian muncullah gejala sistemik inflamasi.
- terjadi hiperplasia jaringan di dalam plak peyer ileum karena makrofag yang hiperaktif lalu menyebabkan erosi dan lepasnya kerak ulkus dari pembuluh darah sehingga terjadi perdarahan usus dan perforasi usus.
- kuman kembali dari usus ke sirkulasi darah maka terjadilah second bacteremia (bakteriemia sekunder).
- second bacteremia bersifat simptomatik dengan gejala sistemik infeksi dan terjadi setelah hari ke 5-9.
- terjadi pelepasan endotoksin yang menyebabkan demam, gangguan neuropsikiatri, gangguan kardiopulmoner, dll.
Minggu Pertama
demam
,
sakit kepala, pusing, pegal-pegal,
anoreksia,
mual,
muntah,
batuk, mencret,
konstipasi, denyut
nadi lebih cepat (80-100 kali per menit) namun lebih lemah,
pernapasan semakin cepat, gambaran
bronkitis kataral,
perut kembung dan merasa tidak enak, mencret dan
sembelit silih berganti (akhir minggu pertama mencret lebih sering).
Minggu Kedua
demam makin tinggi (
hiperpireksia)

,
tekanan darah menurun, bibir kering dan terkelupas, lidah dilapisi selaput putih yang kotor (
lidah kotor),
hepatomegali, splenomegali, mencret,
perut kembung, sering
perut berbunyi,
kesadaran menurun (
delirium) sebagai tanda toksemia, mulai kacau bicara, mengantuk terus-menerus, gangguan pendengaran.
Minggu Ketiga
demam berangsur-angsur turun hingga normal bila tanpa
komplikasi
atau berhasil di
obati,
perdarahan usus,
perforasi usus, toksemia memberat (
delirium,
stupor),
inkontinensia alvi, inkontinensia urin,
meteorismus, timpani,
nyeri perut, kolaps dan
degenerasi miokardial toksik.
Minggu Keempat
Stadium penyembuhan, dapat ditemukan
pneumonia lobar, tromboflebitis vena femoralis.
Rose Spots
- 10% kasus
- rose spots umumnya muncul pada hari ke-7.
- berlangsung selama 3-10 hari lalu hilang sempurna
- biasanya tidak merata di salah satu sisi abdomen
Karier
- kasus karier sementara 5% sedangkan karier menahun 2%.
- karier kronis lebih sering pada wanita dan usia pertengahan (usia 30-an).
- jenis karier yaitu masa penyembuhan (convalescent carrier), karier intestinal (faecal carrier), karier urinaria (urinary carrier).
- basil dapat bertahan dalam feses sampai 6 bulan pada karier masa penyembuhan dan sampai minimal 1 tahun pada karier intestinal.
- karier kronis termasuk karier intestinal dan karier urinaria.
- karier intestinal lebih banyak daripada karier urinaria.
- ada kelainan (abnormalitas) empedu (batu empedu, infeksi empedu kronis).
- kekambuhan karier intestinal bersifat ringan dan sulit diketahui karena gejalanya tidak jelas.
- karier urinaria berkaitan dengan infeksi schistosoma haematobium.
Pemeriksaan Hematologi
Urinalisis
- protein negatif atau positif (akibat demam)
- leukosit atau eritrosit normal; dapat meningkat pada perdarahan atau perforasi usus
Pemeriksaan Kimia Klinik
- SGOT/SGPT sering meningkat
ELISA
- rapid test
- lebih sensitif dan lebih spesifik daripada pemeriksaan widal
- dinyatakan 1 bila IgM positif menandakan infeksi akut
- dinyatakan 2 bila IgG positif menandakan pernah kontak / pernah terinfeksi / reinfeksi / daerah endemik
Metode Imunokromatografi
- deteksi IgM terhadap salmonella typhi
- hasil cepat
Pemeriksaan Anti Salmonella Typhi IgM
- dengan reagen TubexRTF
- sensitif, spesifik dan praktis untuk mendeteksi salmonella typhi
- deteksi antibodi terhadap antigen lipopolisakarida O9 yang sangat spesifik terhadap salmonella typhi
- deteksi lebih dini karena IgM muncul paling awal yaitu setelah 3-4 hari demam
- lebih sensitif > 95%
- lebih spesifik > 93%
- diagnosis lebih pasti dan dapat menentukan tingkat fase akut infeksi
- diagnosis lebih dini sehingga pengobatan lebih cepat
- hanya pemeriksaan tunggal dan sudah teruji
Pemeriksaan Mikrobiologi
- kultur basil merupakan diagnosa pasti demam tifoid
- caranya yaitu menemukan kuman dalam darah, urin dan feses
- biakan darah (kultur Gal) dalam minggu ke-2 namun sebaiknya dalam minggu pertama karena kemungkinan positif 80-90%, minggu ke-3 20-25%, minggu ke-4 10-15%
- pemeriksaan kultur Gal kurang sensitif dan memerlukan waktu berhari-hari
- biakan tinja dan biakan urin setelah minggu ke-2 pada pasien karier karena kuman dilepaskan terus-menerus melalui saluran empedu ke saluran cerna
- biakan tinja pada minggu ke-2 dan 3 sedangkan biakan urin pada minggu ke-3 dan 4
- sampel urin dan feses 2 kali berturut-turut untuk menentukan pasien benar-benar telah sembuh dan bukan karier
- hasil tidak dapat segera diketahui namun butuh waktu selama 2-7 hari dan bila belum ada pertumbuhan koloni ditunggu sampai 7 hari lagi
Interpretasi Hasil
- positif : diagnosis pasti
- negatif palsu karena volume darah kurang 2 cc, darah tidak segera dimasukkan ke dalam medial Gall (darah dibiarkan membeku dalam spuit sehingga kuman terperangkap dalam bekuan), pengambilan darah masih dalam minggu pertama, riwayat konsumsi antibiotik, dan riwayat vaksinasi
Metode PCR

 karena salmonella typhi sebagai bagian dari salmonella enterica; bakteri salmonella menyebabkan salmonellosis (infeksi salmonella); bakteri rickettsia dan orientia menyebabkan tifus atau typhus; salmonellosis, tifus dan demam tifoid berbeda.
karena salmonella typhi sebagai bagian dari salmonella enterica; bakteri salmonella menyebabkan salmonellosis (infeksi salmonella); bakteri rickettsia dan orientia menyebabkan tifus atau typhus; salmonellosis, tifus dan demam tifoid berbeda.
 : demam tifoid tergolong penyakit endemik di Indonesia; 600 ribu-1,5 juta atau 500 dari tiap 100.000 kasus per tahun di Indonesia; 180,3/100.000 kasus per tahun pada usia 5-15 tahun di Indonesia (WHO, 2003); penyakit penyebab kematian ke-8 di Indonesia dengan angka 4,3% (Suskernas, 2001).
: demam tifoid tergolong penyakit endemik di Indonesia; 600 ribu-1,5 juta atau 500 dari tiap 100.000 kasus per tahun di Indonesia; 180,3/100.000 kasus per tahun pada usia 5-15 tahun di Indonesia (WHO, 2003); penyakit penyebab kematian ke-8 di Indonesia dengan angka 4,3% (Suskernas, 2001).
 : tes widal untuk mendeteksi antibodi terhadap salmonella typhi; pasien dianggap demam tifoid bila ditemukan kadar antibodi terhadap salmonella typhii; standar pembacaan tes widal bervariasi di berbagai wilayah tergantung tingkat endemis dari demam tifoid.
: tes widal untuk mendeteksi antibodi terhadap salmonella typhi; pasien dianggap demam tifoid bila ditemukan kadar antibodi terhadap salmonella typhii; standar pembacaan tes widal bervariasi di berbagai wilayah tergantung tingkat endemis dari demam tifoid.
 : hasil positif dari sampel darah yang diambil sebelum hari ke 6-8 bukan karena demam tifoid saat itu melainkan berasal dari kontak sebelumnya; tes widal bisa positif meski tidak memiliki gejala demam tifoid karena pasien sebagai pembawa (carrier) salmonella typhii dan memiliki daya tahan tubuh baik.
: hasil positif dari sampel darah yang diambil sebelum hari ke 6-8 bukan karena demam tifoid saat itu melainkan berasal dari kontak sebelumnya; tes widal bisa positif meski tidak memiliki gejala demam tifoid karena pasien sebagai pembawa (carrier) salmonella typhii dan memiliki daya tahan tubuh baik.
 : sebanyak 30% dari hasil pemeriksaan widal negatif ternyata memiliki sampel biakan positif demam tifoid; tes widal masih bisa positif pada orang yang belum lama sembuh dari demam tifoid karena antibodi terhadap salmonella typhii bisa tetap berada di dalam tubuh hingga 2 tahun lamanya.
: sebanyak 30% dari hasil pemeriksaan widal negatif ternyata memiliki sampel biakan positif demam tifoid; tes widal masih bisa positif pada orang yang belum lama sembuh dari demam tifoid karena antibodi terhadap salmonella typhii bisa tetap berada di dalam tubuh hingga 2 tahun lamanya.
 : kontaminasi antara makanan dan minuman dengan pus penderita lain yang terbawa melalui kaki lalat atau kontaminasi antara jari tangan dengan muntah, tinja, urin, sekret saluran napas dapat menyebabkan salmonella typhi masuk ke dalam saluran cerna secara oral.
: kontaminasi antara makanan dan minuman dengan pus penderita lain yang terbawa melalui kaki lalat atau kontaminasi antara jari tangan dengan muntah, tinja, urin, sekret saluran napas dapat menyebabkan salmonella typhi masuk ke dalam saluran cerna secara oral.
 , sakit kepala, pusing, pegal-pegal, anoreksia, mual, muntah, batuk, mencret, konstipasi, denyut nadi lebih cepat (80-100 kali per menit) namun lebih lemah, pernapasan semakin cepat, gambaran bronkitis kataral, perut kembung dan merasa tidak enak, mencret dan sembelit silih berganti (akhir minggu pertama mencret lebih sering).
, sakit kepala, pusing, pegal-pegal, anoreksia, mual, muntah, batuk, mencret, konstipasi, denyut nadi lebih cepat (80-100 kali per menit) namun lebih lemah, pernapasan semakin cepat, gambaran bronkitis kataral, perut kembung dan merasa tidak enak, mencret dan sembelit silih berganti (akhir minggu pertama mencret lebih sering).
 , tekanan darah menurun, bibir kering dan terkelupas, lidah dilapisi selaput putih yang kotor (lidah kotor), hepatomegali, splenomegali, mencret, perut kembung, sering perut berbunyi, kesadaran menurun (delirium) sebagai tanda toksemia, mulai kacau bicara, mengantuk terus-menerus, gangguan pendengaran.
, tekanan darah menurun, bibir kering dan terkelupas, lidah dilapisi selaput putih yang kotor (lidah kotor), hepatomegali, splenomegali, mencret, perut kembung, sering perut berbunyi, kesadaran menurun (delirium) sebagai tanda toksemia, mulai kacau bicara, mengantuk terus-menerus, gangguan pendengaran.
 atau berhasil diobati, perdarahan usus, perforasi usus, toksemia memberat (delirium, stupor), inkontinensia alvi, inkontinensia urin, meteorismus, timpani, nyeri perut, kolaps dan degenerasi miokardial toksik.
atau berhasil diobati, perdarahan usus, perforasi usus, toksemia memberat (delirium, stupor), inkontinensia alvi, inkontinensia urin, meteorismus, timpani, nyeri perut, kolaps dan degenerasi miokardial toksik.
 spesifik : febris remitten dan demam dapat mencapai 41°C; demam setiap hari dimana sore dan malam lebih tinggi; demam biasanya berlangsung lebih seminggu hingga 3 minggu; demam berangsur-angsur naik pada minggu pertama, selalu demam pada minggu kedua dan berangsur-angsur turun hingga normal kembali pada minggu ketiga.
spesifik : febris remitten dan demam dapat mencapai 41°C; demam setiap hari dimana sore dan malam lebih tinggi; demam biasanya berlangsung lebih seminggu hingga 3 minggu; demam berangsur-angsur naik pada minggu pertama, selalu demam pada minggu kedua dan berangsur-angsur turun hingga normal kembali pada minggu ketiga.
 : demam tidak hilang dengan pemberian antipiretik; demam seringkali disertai dengan denyut jantung yang lambat dan kelelahan yang luar biasa; demam dapat berlangsung 4-8 minggu (demam persisten) bila tidak diobati; dingin dan berkeringat tidak ada sebagaimana malaria.
: demam tidak hilang dengan pemberian antipiretik; demam seringkali disertai dengan denyut jantung yang lambat dan kelelahan yang luar biasa; demam dapat berlangsung 4-8 minggu (demam persisten) bila tidak diobati; dingin dan berkeringat tidak ada sebagaimana malaria.
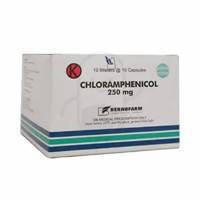 : dewasa 3-4 x 500 mg (2 gr) sehari; anak 3-4 x 50-100 mg/kgbb sehari; oral atau intravena; selama 7-14 hari atau 7 hari bebas demam; risiko anemia aplastik; tidak boleh untuk ibu hamil trimester ketiga; intramuskuler tidak dianjurkan karena risiko hidrolisis ester & tempat suntikan terasa nyeri; demam dapat turun rata-rata 5 hari; hati-hati pada nilai hematologi abnormal.
: dewasa 3-4 x 500 mg (2 gr) sehari; anak 3-4 x 50-100 mg/kgbb sehari; oral atau intravena; selama 7-14 hari atau 7 hari bebas demam; risiko anemia aplastik; tidak boleh untuk ibu hamil trimester ketiga; intramuskuler tidak dianjurkan karena risiko hidrolisis ester & tempat suntikan terasa nyeri; demam dapat turun rata-rata 5 hari; hati-hati pada nilai hematologi abnormal.